Obat otonom adalah obat yang bekerja dan berefek pada berbagai bagian sistem saraf otonom. Efek obat otonom merupakan respon sel efektor yang terkait dengan fisiologi sistem saraf otonom.
Untuk mempelajari farmakodinamika obat otonom diperlukan pengetahuan dasar anatomi dan fisiologi sistem saraf otonom mulai tingkat sistem organ sampai tingkat seluler dan molekuler.
Fungsi utama sistem saraf otonom adalah sebagai regulator internal organ tubuh yang meregulasi fungsi spesifik tanpa dipengaruhi kesadaran. Contohnya adalah fungsi-fungsi pernafasan, sirkulasi, pencernaan, suhu tubuh, metabolism, sekresi berbagai kelenjar.
Sistem saraf dibagi menjadi Sistem Saraf Pusat (otak dan korda spinalis) dan Sistem Saraf Perifer. Dari sistem saraf perifer ini ada devisi sensorik (aferen) dan devisi motorik (eferen). Sistem saraf otonom merupakan subdevisi motorik yang sifatnya otonom yaitu bekerjanya tidak dipengaruhi kesadaran.
Hal ini utamanya untuk menjalankan fungsi visceral yang diperlukan untuk kehidupan seperti kontraksi jantung, aliran darah ke berbagai organ dan fungsi pencernaan. Sedangkan subdevisi somatik fungsinya dikontrol oleh kesadaran seperti pergerakan.
Kedua sistem saraf otonom dan somatik mendapat informasi dari devisi sensorik yang sifatnya aferen tentang kondisi tubuh internal dan eksternal. Informasi atau komunikasi pada sistem saraf dapat berlangsung jika ada transmisi kimia antar sel saraf ataupun antar sel saraf dengan sel efektor.
Obat otonomik bekerja dengan cara mirip ataupun menghambat transmiter kimia, dengan demikian fungsi saraf otonom akan dipengaruhi dan timbul efek dari sel efektor.
DAFTAR ISI:
Anatomi dan Fisiologi Sistem Saraf Otonom
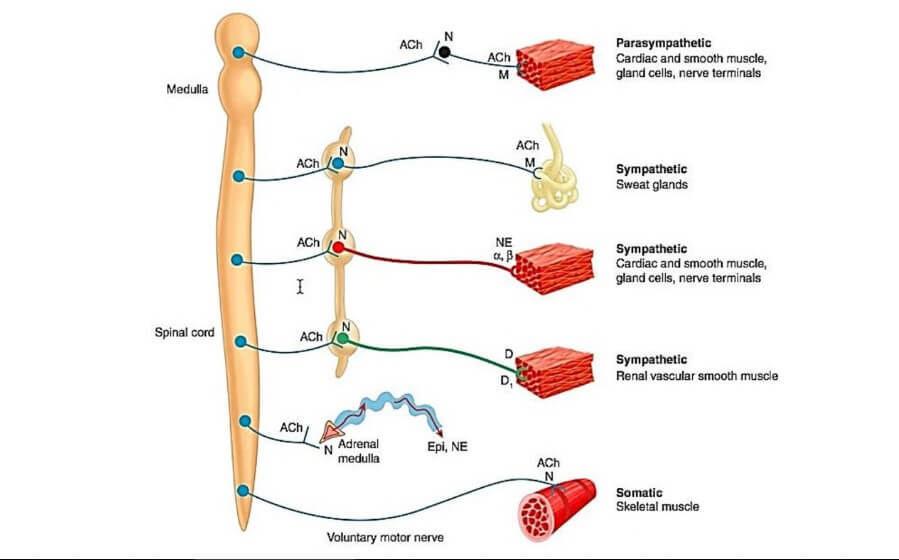
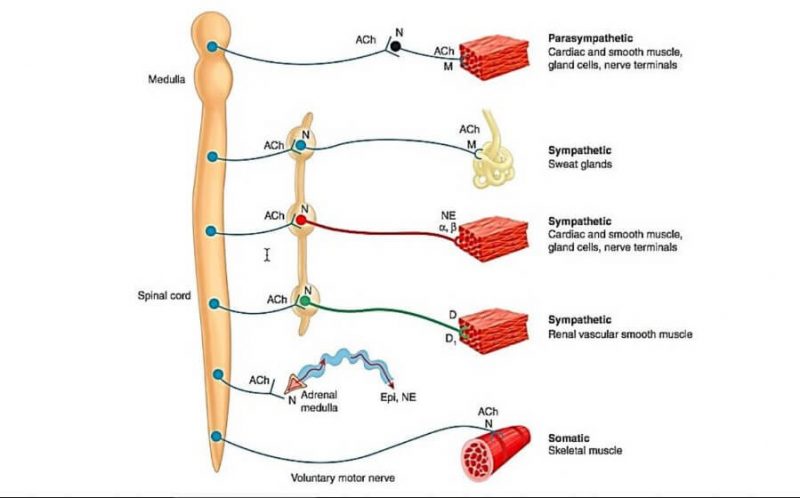
Sistem Saraf Otonom (SSO) terdiri dari 2 devisi utama yaitu sistem saraf simpatis (torakolumbal) dan sistem saraf parasimpatis (kraniosakral).
Persarafan ini berasal dari nukleus yang ada di sistem saraf pusat berupa saraf pre ganglionik yang keluar dari medulla spinalis atau kordaspinalis menuju ganglion.
Neurotransmisi
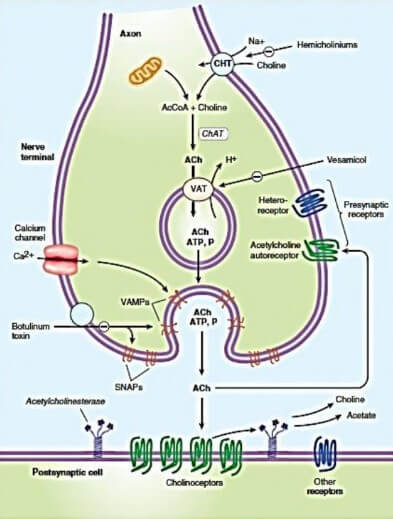
Neurotransmisi adalah suatu proses transmisi pada serat saraf yang diawali dengan sintesa nerotransmiitter. Ada 5 tahap neurotransmisi yaitu sintesa, penyimpanan, pengeluaran, ikatan dengan reseptor dan inaktivasi. Sintesa neurotransmiter menggunakan bahan baku (precursor) dari ekstra neuronal yang di uptake melalui mekanisme transport aktif masuk ke sel neron.
Setelah neurotransmiter disintesis maka akan disimpan di vesikel melalui transporter khusus di vesikel. Selanjutnya adanya depolarisasi pada axon yang diteruskan dari post ganglion akan menstimuli pembukaan kanal ion kalsium dan ion kalsium (Ca++) masuk ke sel neron untuk selanjutnya menyebabkan vesikel menuju ujung saraf dan terjadi eksositosis untuk mengeluarkan neurotransmiter.
Neurotransmiter yang telah dikeluarkan dari ujung saraf akan berikatan dengan reseptor post sinap di organ atau sel target dan menimbulkan efek biologi. Sebagian neurotransmiter akan dimetabolisme dan dire-uptake kembali ke sel neuron sebagai bentuk inaktivasi.
Mekanisme re-uptake ada yang langsung melalui transporter ada pula yang melalui ikatan dengan reseptor pre sinap yang berfungsi sebagai auto receptor.
1. Obat Kolinergik
Obat kolinergik sering disebut sebagai obat parasimpatomimetik karena bekerjanya mirip dengan rangsangan saraf parasimpatis.
Berdasar mekanisme kerjanya obat kolinergik dibagi dalam 2 kelompok yaitu obat yang bekerja langsung pada reseptor kolinergik sebagai agonis sehingga disebut juga agonis kolinergik dan obat yang bekerjanya tidak langsung yaitu dengan cara menghambat enzim asetilkolinesterase sehingga terjadi peningkatan kadar asetilkolin yang pada akhirnya bekerja pada reseptor kolinergik.
Obat yang bekerja langsung sebagai agonis kolinergik ada yang berupa ester kolin yaitu asetilkolin, metakolin, karbakol dan betanikol, ada pula berupa alkaloid yaitu muskarin, pilokarpin, nikotin dan lobelin.
Obat yang bekerja tidak langsung dengan cara menghambat enzim asetilkolinesterase ada 2 macam yang penghambatannya reversibel yaitu neostigmin, fisostigmin, edrofonium dan yang penghambatannya irreversibel adalah insektisida organofosfat (ekotiofat, paration, malation).
| Agonis Reseptor Kolinergik (Kerja Langsung) | Penghambat Asetilkolinesterase (Kerja Tidak Langsung) |
|---|---|
| 1) Ester Kolin - Asetilkolin - Metakolin - Karbakol - Betanikol | 1) Reversibel - Neostigmin - Fisostigmin - Edrofonium |
| 2) Alkoloid - Muskarin - Pilokarpin - Nikotin - Lobelin | 2) Irreversibel Insektisida Organofosfat - Ekotiofat - Paration - Malation |
Obat agonis kolinergik bekerja secara langsung pada resptor kolinergik muskarinik dan nikotinik. Khusus nikotin dan Iobelin terutama bekerja pada reseptor nikotinik. Sedangkan obat penghambat enzim asetilkolinesterase menyebabkan neurotransmiter asetilkolin tidak mengalami hidrolisa sehingga terjadi peningkatan kadar asetilkolin endogen pada celah sinap dan sambungan neromuskular. Asetilkolin yang meningkat ini pada akhirnya akan bekerja pada reseptor kolinergik muskarinik dan nikotinik.
Farmakokinetik
Kelompok ester kolin termasuk hidofllik sehingga absorpsi jelek dan tidak menembus sawar otak. Semua ester kolin dihidrolisa di saluran cerna dan tidak efektif pada pemberian per oral. Kecepatan hidrolisa oleh asetilkolinesterase berbeda beda dan asetilkolin yang sangat cepat hidrolisanya.
Metakolin paling sulit dihidrolisa oleh asetilkolinesterase, sedangkan karbakol dan betanikol juga tidak mudah dihidrolisa sehingga mempunya masa kerja yang realtif lama. Dengan demikian karbakol dan betanikol digunakan untuk pengobatan.
Kelompok alkaloid (pilokarpin, nikotin, Iobelin) termasuk lipofilik sehingga dapat diabsorpsi dengan baik melalui tempat kerjanya, sedang muskarin kurang lengkap absorpsinya. Muskarin yang ada di beberapa jamur jika ditelan akan toksik dan dapat menembus sawar otak.
Kelompok kolinergik yang bekerja tidak langsung seperti Fisostigmin diabsorpsi dengan baik melalui berbagai tempat dan banyak digunakan secara topikal di mata. Fisostigmin didistribusi ke sistem saraf pusat dan lebih toksik dibanding derivat karbamat yang lain (kuartener).
Golongan organofosfat (kecuali ekotiopat) diabsorpsi dengan baik melalui kulit, paru, usus dan konyungtiva, didistribusi ke seluruh tubuh termasuk sistem saraf pusat. Golongan organofosfat lebih stabil dibanding carbamat sehingga masa kerja obat bisa mencapai 100 jam.
Farmakodinamik
Mekanisme kerja obat agonis kolinergik di target sel sama dengan asetilkolin endogen yang dikeluarkan dari ujung saraf parasimpatis. Asetilkolin bekerja pada reseptor muskarinik di otot polos dan kelenjar eksokrin, dan pada reseptor nikotinik di ganglion dan otot rangka.
Aktivasi asetilkolin pada reseptor muskarinik (M1, M3) akan melibatkan G-protein mengaktifkan enzim fosfolipase C yang mengkatalisa pemecahan PIP2 (fosfoinositol difosfat) membentuk IP3 (inositol trifosfat) dan DAG (diasil gliserol).
Pembentukan second messenger IP3 dan DAG akan menyebabkan peningkatan Ca++ di sitosol. Peningkatan CaH inilah yang akan menyebabkan kontraksi sel otot polos, sekresi keleniar dan peningkatan eNOS yang akan meningkatkan NO di endotel.
Sekresi NO dari endotel akan mengaktifkan enzim guanilat siklase yang mengkatalisa pembentukan cGMP di otot polos pembuluh darah. Aktivasi reseptor muskarinik (M2) di nodus SA jantung akan menghambat adenilsiklase sehingga terjadi penurunan second messenger cAMP.
Selain itu aktivasi reseptor muskarinik dapat menyebabkan masuknya ion K+ ke dalam sel otot jantung dan menyebabkan hiperpolarisasi.
Aktivasi asetilkolin pada reseptor nikotinik di sambungan neromuskular otot rangka akan menyebabkan pembukaan kanal ion Na+ dan Na+ masuk ke dalam sel yang menghasilkan exitatory postsynaptic potensial (EPSP) selanjutnya menyebabkan depolarisasi yang mencetuskan kontraksi otot rangka.
Mekanisme yang sama juga terjadi pada reseptor nikotinik di ganglion yang menghasilkan aktivasi saraf pos ganglion simpatis dan parasimpatis.
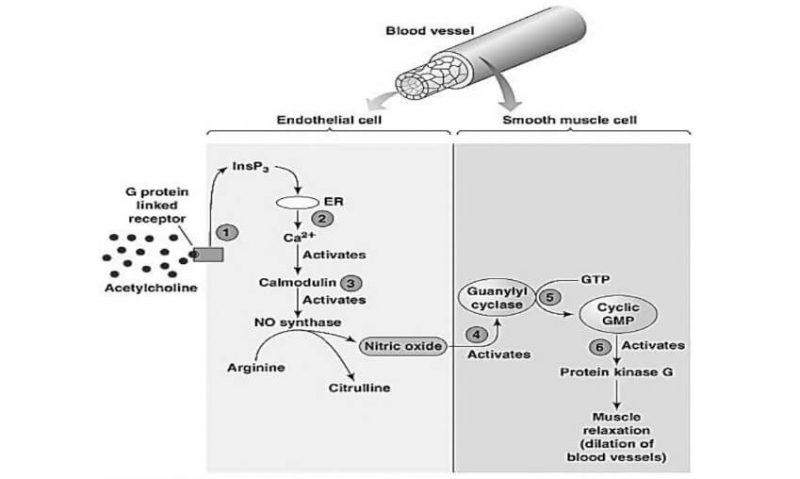
Efek Farmakologi
Efek farmakologi dari obat kolinergik pada reseptor muskarinik menyerupai efek saraf parasimpatis dan tergantung dari distribusi reseptor muskarinik.
1. Mata
Efek agonis kolinergik pada otot spingter iris akan menyebabkan kontraksi sehingga terjadi miosis. Sedang efeknya pada otot siliaris juga kontraksi dan menghasilkan akomodasi.
Kedua efek tersebut memperlancar aliran aqueous humor melalui kanal Schlemm.
2. Sistem Kardiovaskuler
Efek asetilkolin pada jantung menyebabkan penurunan frekuensi jantung melalui aktivasi pada reseptor M2 yang terdapat di nodus SA, dan pada atrium dan ventrikel mengurangi kekuatan kontraksi (inotropik negatif) sedang pada nodus AV mengurangi kecepatan konduksi (dromotropik negatif).
Efek di pembuluh darah adalah vasodilatasi akibat aktivasi asetilkolin pada reseptor M3 di endotel. Secara keseluruhan asetilkolin menyebabkan penurunan tekanan darah yang seringkali diikuti kompensasi takikardi.
Pada dosis besar asetilkolin menyebabkan bradikardia karena penurunan kecepatan konduksi nodus AV di samping efek hipotensi.
3. Sistem Respirasi
Asetilkolin sebagai agonis pada reseptor M3 di otot polos bronkus menyebabkan bronkokonstriksi disertai sekresi kelenjar mukus di trakeobronkioli. Kedua efek ini akan menimbulkan gejala seperti asma.
Efek bronkokonstriksi dapat dihilangkan pada hewan dengan mutasi reseptor M3.
4. Sistem Gastrointestinal
Pada sistem gastrointestinal, asetilkolin cukup kuat menstimuli sekresi keleniar saliva dan kelenjar mukus di lambung. Selain itu juga menstimuli kelenjar pankreas dan usus halus.
Peristaltik usus juga meningkat karena kontraksi otot polos usus utamanya melalui aktivasi reseptor M3 dan beberapa spingter mengalami relaksasi.
5. Vesika Urin
Pemberian agonis muskarinik akan menyebabkan otot detrusor kontraksi serta otot trigonum dan spingter relaksasi. Mekanismenya sama seperti pada gastrointestinal yaitu melalui aktivasi reseptor M3,
6. Kelenjar Sekresi Lainnya
Agonis muskarinik meningkatkan sekresi kelenjar keringat, lakrimalis dan nasofaring.
| Organ | Respon |
|---|---|
| Mata - Otot spingter iris - Otot siliaris | - Kontraksi (miosis) - Kontraksi visus jarak dekat (akomodasi) |
| Jantung - Nodus SA - Atrium - Nodus AV - Ventrikel | - Kecepatan menurun (kronotropik negatif) - Kontraksi menurun (inotropik negatif) - Konduksi menurun (dromotropik negatif) - Kontraksi sedikit menurun |
| Pembuluh darah - Arteri, vena | Dilatasi melalui EDRF (NO) |
| Paru - Otot brongkus - Kelenjar brongkus | - Kontraksi (brongkokontriksi) - Sekresi |
| Gastrointestinal - Motilitas - Spingter - Sekresi | - Meningkat - Relaksasi - Stimulasi |
| Vesika urin - Detrusor - Trigonum, spingter | - Kontraksi - Relaksasi |
| Kelenjar lain - Keringat, saliva, lakrimal, nasofaring | Sekresi |
7. Sistem Saraf Pusat
Agonis muskarinik yang selektif pada reseptor M1 memberi efek meningkatkan kognitif pada pasien Alzheimer.
8. Sistem Saraf Perifer
Asetilkolin pada sistem saraf perifer lebih berefek pada reseptor nikotinik di ganglion.
9. Sambungan Neuromuskuler
Efek yang ditimbulkan melalui reseptor nikotinik berupa depolarisasi yang pada akhirnya menimbulkan kontraksi otot rangka.
Penggunaan Klinik
1. Mata
Obat obat kolinergik dapat digunakan untuk menurunkan tekanan intraokuler pada glaukom karena menimbulkan kontraksi otot siliaris sehingga aliran cairan bola mata menjadi lancar. Obat yang dahulu sering diberikan adalah pilokarpin, karbakol, fisostigmin, ekotiofat, namun saat ini sudah tergeser oleh beta bloker dan derivat prostaglandin.
2. Saluran Cerna dan Urin
Paralitik otot polos yang tidak disertai obstruksi yang terjadi setelah operasi dapat distimuli oleh obat obat kolinergik. Betanikol sering digunakan untuk kasus distensi setelah operasi, atoni gaster, gastroparesis dengan dosis 10-20 mg, 3-4 kali sehari diberikan per oral.
Namun saat ini penggunaanya sudah bergeser khususnya untuk gastroparesis lebih banyak digunakan metoklopramid. Betanikol sub kutan 2,5 mg digunakan untuk mengatasi retensi urin. Pilokarpin 5-10 mg per oral, 3 kali sehari digunakan untuk meningkatkan sekresi saliva pada xerostomi (mulut kering).
Dari kelompok koliniesterase inhibitor yang banyak digunakan adalah neostigmin untuk mengatasi ileus paralitik ataupun atoni otot vesika urin. Neostigmin dapat diberikan secara oral dengan dosis 15 mg atau secara subkutan dengan dosis 0,5-1 mg.
3. Sambungan Neuromuskular
Myastenia gravis merupakan penyakit autoimun pada sambungan neromuskular dimana reseptor nikotinik terganggu fungsinya karena adanya antibodi yang menempati reseptor nikotinik.
Asetilkolin terhambat menempati reseptor nikotinik dan dipecah oleh asetilkolinesterase sehingga fungsi resptor terganggu dan terjadi gejala paralisis otot rangka. Obat yang digunakan mengatasi ini adalah penghambat asetilkolinesterase yaitu neostigmin, Hsostigmin.
4. lntoksikasi Atropin
Pada intoksikasi atropin terjadi hambatan pada reseptor muskarinik yang dapat menyebabkan gejala aritmia yang bisa fatal. Atropin merupakan antagonis kompetitif pada resptor muskarinik sehingga untuk mengatasi intoksikasi perlu ditingkatkan asetilkolin endogen dengan oabat penghambat asetilkoin esterase dalam hal ini yang digunakan adalah Flsostigmin karena dapat menmbus sawar otak sehingga mengurangi gejala di SSP.
Efek Samping
Efek samping obat kolinergik merupakan kelanjutan dari efek farmakologinya. Biasanya terjadi karena penggunaan pilokarpin dan kolin ester pada dosis yang berlebih. Penghambat kolinesterase sering menimbulkan intoksi akut khususnya dari kelompok irregular (organofosfat) yang banyak terdapat pada pestisida dan insektisida.
Gejala intoksikasi akut utamanya merupakan gejala muskarinik, bisa terjadi gejala SSP berupa kejang, koma dan dapat diikuti gejala nikotinik perifer. Terapi intoksikasi akut ini adalah dengan suportif terapi dan memberikan antimuskarinik atropin. Dapat pula diberikan pralidoksim yang mampu mengaktivasi enzim asetilkolinesterase.
2. Obat Antikolinergik
Obat antikolinergik atau antagonis reseptor kolinergik meliputi anti muskarinik dan anti nikotinik. Obat obat yang lebih memberi efek anti nikotinik adalah ganglion bloker dan neromuskular juntion bloker.
Obat anti muskarinik banyak digunakan untuk terapi dan yang menjadi prototipe golongan ini adalah atropin. Beberapa alkaloid dari tanaman memiliki efek mirip atropin dan sudah tersedia beberapa obat sintetik anti muskarinik.
Farmakokinetik
Atropin merupakan ester alkaloid yang absorpsinya lambat sekitar 13 jam. Metabolisme tidak penuh dengan hidrolisis dan konyugasi. Ekskresi melalui urin 50% dalam bentuk utuh.
Efek antimuskarinik (parasimpatolitik) cepat menurun pada berbagai organ kecuali pada mata yang bisa bertahan sampai 72 jam.
Farmakodinamik
Mekanisme kerja atropin adalah dengan menghambat reseptor muskarinik secara kompetitif dimana pada dosis kecil sudah dapat memblok asetilkolin jumlah besar di reseptor muskarinik.
Efektivitas obat ini tergantung sensitivitas organ, di antaranya yang lebih sensitif adalah kelenjar 2 saliva, bronkus dan keringat. Sekresi asam dari lambung termasuk yang kurang sensitif. Atropin mempunyai selektivitas terhadap reseptor muskarinik dan selektivitas ini tidak berbeda antara resptor M1, M2, dan M3.
Efek Farmakologi
Efek farmakologi obat anti kolinergik merupakan kebalikan efek obat kolinergik. Hal ini karena atopin sebagai antikolinergik muskarinik mampu berkompetisi dengan asetilkolin endogen pada resptor muskarinik sehingga mengurangi efek asetilkoin dan yang tampak adalah efek sebaliknya.
1. Sistem saraf pusat
Atropin dosis terapi sedikit memberi efek stimulan. Skopolamin lebih jelas efeknya pada SSP berupa ngantuk, dan pada individu yang sensitif menyebabkan amnesia. Efek lain Skopolamin adalah mengurangi gejala motion sickness.
Obat antimuskarinik juga dapat untuk mengurangi gejala tremor pada penyakit parkinson dengan mengurangi efek asetilkolin yang relatif meningkat pada parkinson.
2. Mata
Atropin dan antimuskarinik lain yang diberikan secara topikal dapat menyebabkan pupil midriasis dan kelemahan otot siliaris (cycloplegia) sehingga tidak mampu melakukan akomodasi.
Kedua efek midriasis dan cycloplegia ini digunakan oleh dokter spesialis mata untuk melakukan pemeriksaaan atau tindakan optalmologik. Efek lain antimuskarinik adalah berkurangnya sekresi lakrimalis sehingga terjadi mata kering.
3. Sistem kardiovaskuler
Atropin melalui hambatan pada reseptor M2 di nodus SA pada dosisi besar menyebabkan takikardi. Hambatannya di M1 di atrium ataupun ventrikel secara klinik tidak menunjukkan efek.
Efek hambatan di muskarinik endotel menyebabkan hambatan vasodilatasi tetapi efek pada tekanan darah hanya sedikit.
4. Sistem respirasi
Reseptor M3 di otot polos dan kelenjar saluran nafas dihambat oleh atropin sehingga menghasilkan bronkodilatasi dan pengurangan sekresi kelenjar. Efek ini lebih dimanfaatkan untuk mengatasi PPOK dari pada asma bronkiale.
Selain itu atropin juga digunakan untuk premedikasi anestesi khususnya mengurangi sekresi kelenjar saluran nafas.
5. Saluran cerna
Efek atropin pada saluran cerna adalah menurunkan motilitas usus disertai dengan pengurangan fungsi sekresi. Mulut kering akibat antimuskarinik pada pengobatan penyakit Parkinson lebih sering terjadi. Pirenzepin dan telenzepin merupakan antimuskarinik yang mempunyai efek menghambat sekresi asam lambung lebih baik dibanding atropin.
Motilitas otot polos gaster sampai dengan kolon berkurang akibat antimuskarinik, dan hal ini akan menyebabkan perpanjangan pengosongan lambung.
6. Sistem genito urinari
Antimuskarinik menyebabkan relaksasi ureter dan vesika urin. Efek ini dimanfaatkan untuk mengatasi keadaan spasme tapi menyebabkan efek samping retensi urin pada penderita hiperplasi prostat.
7. Kelenjar keringat
Atropin sebagai antimuskarinik menekan sekresi kelenjar keringat.
Penggunaan Klinik Sistem Saraf Pusat
Antimuskarinik digunakan sebagai terapi tambahan pada penyakit parkinson. Pada mabuk perjalanan (motion sickness) dapat digunakan antimuskarinik skopolamin yang berefek baik terhadap kelainan vestibuler.
Mata
Antimuskarinik memberi efek midriasis sehingga dapat dimanfaatkan untuk pemeriksaan optalmologik yang memerlukan akomodasi maksimal dan untuk mengevaluasi kondisi retina. Dalam hal ini diberikan secara topikal baik drop maupun salep mata.
Selain itu antimuskarinik dapat digunakan untuk mencegah synechia (perlekatan) pada uveitis dan iritis. Biasanya digunakan homatropin yang memiliki masa kerja yang panjang.
Respirasi
Atropin dan skopolamin digunakan sebagai premedikasi anestesi untuk mengatasi efek samping anestesi berupa hipersekresi kelenjar. Sedangkan lpatropium dan tiotropium per inhalasi sering digunakan untuk pasien dengan PPOK karena efek bronkodilatornya.
Pemberian secara inhalasi ini menguntungkan karena obat lebih banyak berada pada bronkus dan mengurangi efek sistemik. Tiotropium mempunyai efek bronkodilatasi lebih lama dibanding ipatropium karena ikatannya dengan reseptor M3 cukup lama sehingga hanya diberikan 1 kali sehari.
Selain itu kedua obat ini juga digunakan untuk mengatasi asma bronkiale yang tidak bisa diatasi dengan obat beta agonis.
Kardiovaskuler
Atropin dan antimuskarinik lainnya dapat digunakan untuk mengatasi keadaan reflek vagus, juga pada hipertiroid.
Gastrointestinal
Antimuskarinik sering digunakan untuk mengatasi hipermotilitas seperti traveler’s diarrhea. Campuran atropin dengan antidiare opioid difenoksilat (misal Lomotil) memberikan efek terapi yang cukup efektif.
Urinari
Atropin dan antimuskarinik lainnya digunakan untuk mengatasi spasme kandung kemih dan spasme otot polos ureter.
Efek Samping
Atropin tidak bekerja selektif pada sub tipe reseptor di satu organ tapi bekerja pada beberapa organ, sehingga pemberian atropin untuk mengurangi sekresi atau spasme di gastrointestinal akan menimbulkan efek samping berupa midriasis dan sikloplegia.
Kondisi efek samping ini menjadi efek terapi pada saat atropin digunakan untuk tindakan di mata. Efek samping atropin yang terjadi pada dosis besar berupa intoksikasi dapat mengenai berbagai organ dengan manifestasi berupa mulut kering, midriasis, takikardia, kulit panas dan kemerahan (flushing), suhu tubuh meningkat, agitasi dan delirium.
Bayi dan anak anak sangat sensitif terhadap efek samping atropin dan turunannya. Terapi intoksikasi atropin adalah dengan simptomatik dan pemberian fisostigmin intravena pelan pelan.
3. Obat Adrenergik
Obat adrenergik atau agonis adrenergik sering disebut sebagai obat simpatomimetik, karena bekerjanya mirip dengan rangsangan saraf simpatis yaitu mirip kerja epinefrin dan norepinefrin pada reseptornya. Berdasar mekanisme kerjanya obat adrenergik dibagi menjadi kerja langsung, tidak langsung dan kombinasi langsung dengan tidak langsung.
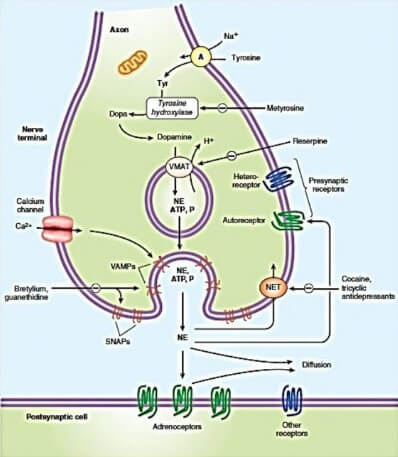
Obat adrenergik bekerja langsung adalah obat yang langsung bekerja sebagai agonis di reseptor adrenergik (misal epinefrin, norepinefrin). Obat yang bekerja tidak langsung adalah melalui pelepasan norepinefrin, penghambatan reuptake dan penghambatan enzim metabolisme norepinefrin (monoamin oksidase, catechol-0-methyltransferase).
Kerja kombinasi yaitu melalui pelepasan norepinefrin sekaligus juga bekerja langsung pada reseptor adrenergik. Kesemuanya menghasilkan efek farmakologi berupa aktivasi reseptor adrenergik yang mirip dengan efek katekolamin endogen.
| Kerja langsung | Kerja kombinasi | Kerja tidak langsung |
|---|---|---|
| Selektif | Melepaskan NE | |
| - Fenilefrin (α1) - Klonidin (α2) - Dobutamin (β1) - Terbulamin (β2) | Efedrin (α1, α2, β1, β2 dan melepaskan NE) | - Ametamin - Tiramin - Menghambat uptake - Kokain |
| Non selektif | Menghambat MAO/COMT | |
| - Oksimetazolin (α1, α2) - Isoproterenol (β1, β2) - Epinefrin (α1, α2, β1, β2) - Norepinefrin (α1, α2, β1) | - Pargilin - Entakapon |
Farmakokinetik
Pemberian epinefrin, norepinefrin per oral tidak efektif karena segera dimetabolisme di mukosa GI dan hati. Absorpsi cukup baik melalui intramuskuler dan pada kondisi emergensi dapat diberikan secara intravena.
Larutan epinefrin 1% per inhalasi untuk penggunaan terbatas pada respirasi tapi pada dosis besar memberikan efek sistemik. Metabolisme epinefrin utamanya di hati dan tempat lain oleh COMT dan MAO.
lsoproterenol (agonis adrenergik β1, β2) diberikan kepada pasien secara parenteral dan aerosol. Metabolisme di hari oleh COMT, tapi tidak dimetabolisme oleh MAO.
Obat agonis adrenergik β2 selektif (metaproterenol, terbutalin, feneterol, dll) diabsorpsi baik pada pemberian per oral, sub kutan dan aerosol. Tidak dimetabolisme oleh COMT dan ekskresi melalui urin dalam bentuk konyugasi.
Farmakodinamik
Mekanisme kerja obat agonis adrenergik di target sel melalui interaksinya dengan reseptor adrenergik (α dan β. Hal ini mirip dengan NE endogen yang dilepaskan dari ujung saraf simpatis.
Aktivasi pada reseptor adrenergik-α1 akan mengaktifkan protein-G yang selanjutkan mengaktifkan enzim fosfolipase-C untuk mengkatalisa pemecahan PIP2 (phosphatdylinositol 4,5diphosphate) menjadi IP3 (inositol 1,4,5 triphosphate) dan DAG (diacylglycerol).
IP3 menstimuli pelepasan Ca++ dari deponya menuju sitoplasma yang akan mengaktifkan protein kinase-C untuk menimbulkan efek farmakologi. DAG juga berperan dalam mengaktifakn protein kinase (lihat gambar di bawah).
Efek farmakologi akibat aktivasi reseptor-ou di otot polos pembuluh darah berupa kontraksi. Di samping itu reseptor α1 juga mengaktifkan MAP kinase dan Pl-3-kinase (poliphospho 3-kinase) yang meregulasi gen untuk proliferasi dan pertumbuhan sel.
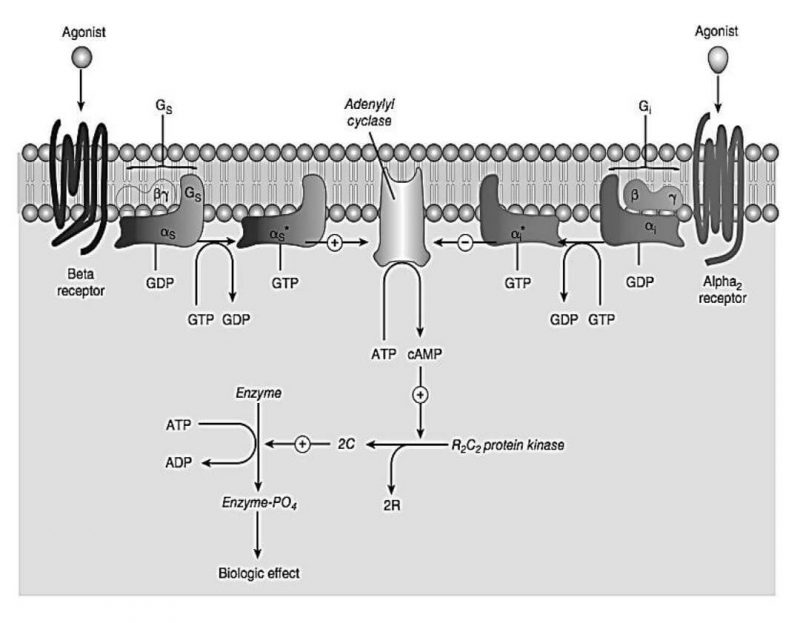
Aktivasi pada reseptor adrenergik-α1 akan mengaktifkan proteinGi yang selanjutnya menghambat enzim adenilsiklase sehingga terjadi penurunan pembentukan cAMP dari ATP.
Aktivasi pada reseptor adrenergik-α2 di pre sinap / ujung saraf oleh NE akan menimbulkan efek berupa pengurangan pelepasan NE dari ujung sarafsimpatis. Pengurangan cAMP akibat klonidin (agonis α2) juga berperan dalam agregasi platelet, namun mekanismenya belum ielas.
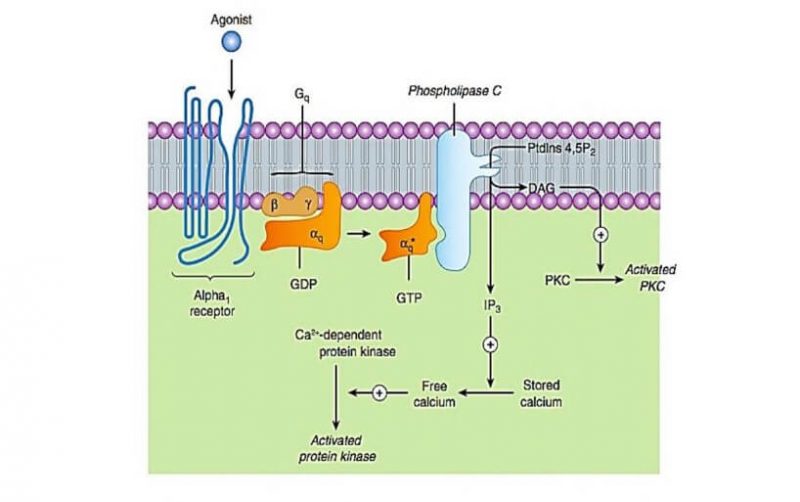
Aktivasi pada reseptor adrenergik-β2 selektif yang selanjutnya mengaktifkan enzim adenilsiklase untuk mengkatalisa ATP menjadi cAMP. Peningkatan cAMP yang berperan sebagi second messenger akan mengaktifkan protein kinase-A yang selanjutnya memfosforilasi berbagai protein substrat untuk menimbulkan efek farmakologi.
Peningkatan cAMP akibat stimuli reseptor β1 di jantung menyebabkan influks Ca++ melalui membran sel yang selanjutnya menimbulkan efek berupa kontraksi otot jantung (inotropik positif). Sedangkan peningkatan cAMP akibat aktivasi agonis di reseptor-β2 menyebabkan foforilasi MLCK (myosin lightchain kinase) sehingga menimbulkan efek relaksasi otot polos.
Aktivasi pada reseptor dopamin khususnya D1 akan meningkatkan cAMP yang menginduksi relaksasi otot polos pembuluh darah. Aktivasi reseptor D2 akan menghambat enzim adenilsiklase, membuka kanal ion kalium dan menurunkan influks Ca++.
| Obat | Afinitas relatif reseptor adrenergik |
|---|---|
| Agonis alfa - Fenilefrin, metoksamin - Klonidin, metilnorepinefrin | α1 > α2 >>>>>>> β α2 > α1 >>>>>>> β |
| Agonis alfa dan agonis beta - Norepinefrin - Epinefrin | α1 = α2; β1 >> β2 α1 = α2; β = β2 |
| Agonis beta - Dobutamin - Isoproterenol - Albuterol, terbutalin, formoterol, salmeterol | β1 > β2 >>>>> α β1 = β2 >>>>> α β2 >> β1 >>>>> α |
| Agonis dopamin - Dopamin - Fenoldopam | D1 = D2 >> B >> α D1 >> D2 |
Efek Farmakologi
Efek farmakologi yang ditimbulkan oleh obat adrenergik merupakan hasil aktivasi pada reseptor adrenergik α, β dan tergantung pada afinitas dan distribusi reseptor adrenergik pada organ target.
1. Sistem Kardiovaskuler
Efek obat adrenergik (simpatomimetik) lebih dominan pada sistem kardiovaskuler karena aktivasinya pada reseptor adrenergik α, β yang terdistribusi luas pada sistem kardiovaskuler. Distribusi reseptor adrenergik α, β di vaskuler, jantung, neural dan sistem hormonal berperan pada regulasi tekanan darah. Efek pada tekanan darah juga dipengaruhi oleh mekanisme barorefleks untuk menjaga homeostasis.
Aktivasi reseptor adrenergik-α1 menghasilkan efek vasokonstriksi arteri dan vena. Fenilefrin sebagai agonis-α. meningkatkan resistensi vaskuler perifer yang akan meningkatkan tekanan darah.
Agonis adrenergik α2 yaitu klonidin digunakan sebagai simpatolitik pada pengobatan hipertensi. Hal ini karena efek di sentral menyebabkan menurunnya sekresi NE dari ujung saraf sehingga terjadi hambatan saraf simpatis.
Aktivasi reseptor adrenergik-β1 di jantung menimbulkan efek peningkatan kekuatan kontraksi (inotropik positif), peningkatan aktivitas nodus SA (kronotropik positif) dan peningkatan koduksi nodus AV (dromotropik positif).
Dobutamin dan dopamin mampu mengaktifkan reseptor adrenergik-β1 di jantung. Dopamin dosis rendah menyebabkan vasodilatasi tapi per infus kecepatan tinggi dapat menimbulkan vasokonstriksi termasuk pada pembuluh darah renal.
2. Ekstra Kardiovaskuler
Aktivasi reseptor adrenergik-β2 pada otot polos bronkus menyebabkan bronkodilatasi dan obat agonis β2 digunakan untuk pengobatan asma bronkiale.
Pada mata fenilefrin mengaktivasi reseptor adrenergik-β di otot dilator pupil menimbulkan midriasis, selain itu juga menurunkan tekanan intraokuler.
Reseptor adrenergik-α tersebar di vesika urinaria, sfingter uretra dan prostat, yang aktivasinya menyebabkan kontraksi. Reseptor α1A spesifik pada prostat dan berperan pada tonus prostat yang meningkat pada BPH (benign prostat hyperplasia).
Reseptor adrenergik pada kelenjar saliva berperan pada regulasi sekresi air dan amilase. Pemberian klonidin dapat memberi efek samping berupa mulut kering dengan mekanisme belum jelas.
Aktivasi reseptor adrenergik-β3 di sel lemak meningkatkan lipolisis yang berakibat meningkatnya asam lemak bebas dan gliserol di darah. Sebaliknya aktivasi reseptor adrenergik-α2 di sel lemak akan menghambat lipolisis. Sekresi hormon insulin distimuli oleh reseptor-β dan dihambat oleh reseptor-α2. Sekresi renin juga distimulasi reseptor-β1.
Efek pada sistem saraf pusat bervariasi tergantung pada kemampuannya menembus sawar otak. Efeknya mulai kecemasan sampai “adrenalin rush”. Efek tidak langsung dari amfetamin yang menembus sawar otak dari sirkulasi menyebabkan kenaikan NE di SSP menimbulkan efek berupa peningkatan mood, insomnia, euforia, dan anoreksia sampai dengan gejala psikiatrik.
Tabel distribusi sub tipe reseptor adrenergik dan responnya| Tipe | Organ | Respon |
|---|---|---|
| α1 | Otot polos pembuluh darah Otot dilator pupil Otot polos pilomotor Prostat Jantung | Kontraksi Kontraksi ( midriasis) Bulu rambut berdiri Kontraksi Kekuatan kontraksi meningkat |
| α2 | Platelet Ujung saraf adrenergik dan kolinergik Beberapa otot polos vaskuler Sel lemak | Agregasi Hambat pelepasan nerotransmiter Kontraksi Hambat lipolisis |
| β1 | Jantung, sel juxtaglomerular | Kekuatan dan frekuensi meningkat, sekresi renin |
| β2 | Otot polos brongkus, uterus, vaskuler Otot rangka Hati manusia | Relaksasi otot polos Uptake kalium Aktivasi glikogenolisis |
| β3 | Sel lemak | Aktivitas lipolisis |
| D1 | Otot polos | Dilatasi a. renalis |
| D2 | Ujung saraf | Modulasi sekresi nerotransmiter |
Kardiovaskuler
Obat adrenergik dapat digunakan untuk mengatasi hipotensi akut yang disebabkan karena perdarahan hebat, kelainan neurologik, overdosis obat dan infeksi. Obat-obat simpatomimetik digunakan untuk mengatasi hipotensi emergensi khususnya untuk mempertahankan aliran darah ke serebral dan koroner.
Pada kasus syok biasanya disertai hipotensi dan terjadi pengurangan perfusi jaringan vital. Pengobatan syok ditujukan untuk mengatasi hipovolumia dan penyakit penyertanya. Obat simpatomimetik yang memberikan efek vasokonstriksi akan memperbaiki perfusi pada serebral, koroner dan ginjal.
Pada syok kardiogenik lebih dipilihkan obat yang memiliki efek inotropik positif seperti dopamin, dobutamin. Pada hipotensi ortostatik kronik, sering disebabkan karena efek samping obat yang disertai dengan kegagalan otonomik dalam pengaturan tekanan darah maka obat agonis adrenergik-a diperlukan untuk meningkatan tahanan vaskuler perifer.
Respirasi
Obat agonis adrenergik-β2 selektif (salbutamol, terbutalin, metaproterenol) digunakan untuk terapi asma bronkhiale akut. Sedangkan untuk asma bronkiale kronik digunakan agonis-β2 kerja panjang sebagai tambahan terapi kortikosteroid.
Anafilaksis
Obat pilihan utama untuk mengatasi syok anafilaktik adalah epinefrin 0,3-0,5 mg (0,3-0,5 ml dari 1:1000 larutan epinefrin) diberikan secara intramuskuler. Pemberian sub kutan sering tidak dapat diprediksi kemunkinan terjadinya hipotensi. Pemilihan epinefrin karena dapat mengaktifkan reseptor adrenergik-α, β1, β2.
Genito urinari
Agonis adrenergik-β2 selektif yang digunakan untuk relaksasi uterus hamil adalah Ritrodin dan biasanya digunakan untuk mencegah kelahiran prematur.
Penggunaan lainnya
Klonidin sebagai obat agonis adrenergik α2 digunakan untuk pengobatan hipertensi, selain itu juga digunakan untuk mengatasi diare karena otonomik neropati misal pada diabetes melitus.
Obat simpatomimetik lain yaitu amfetamin yang memiliki efek meningkatkan mood (euforia) sering disalahgunakan.
Obat agonis adrenergik 0.1(fenilefrin, fenilpropanolamin, pseudoefedrin) digunakan sebagai dekongestan karena efek vasokonstriksinya dapat mengatasi udem mukosa nasal. Fenilefrin sering digunakan untuk mengatasi epistaxis dan sebagai midriatikum.
Efek Samping
Efek samping obat Adrenergik pada umumnya merupakan kelanjutan efek farmakologi pada penggunaan dosis yang berlebihan. Pada umumnya menyebabkan kenaikan tekanan darah, takikardi, aritmia, sakit kepala, nyeri dada. Penggunaan agonis adrenergik-β2 selektif dapat menimbulkan efek samping takikardia, tremor.
4. Obat Antiadrenergik
Obat antiadrenergik atau antagonis reseptor adrenergik menghambat interaksi antara Epinefrin, NE dan obat simpatomimetik lain dengan reseptor adrenergik α dan β.
Obat obatan ini banyak digunakan di klinik karena efek hambatannya di reseptor adrenergik α dan β dapat menghambat berbagai penyakit yang patoflsiologinya melalui aktivitas simpatis.
Farmakokinetik
Fenoksibezamin (α-bloker) diberikan secara per oral dan diabsorpsi setelah pemberian oral walaupun bioavailabilitasnya rendah. Waktu paruh Terazosin, Doxazosin, Tamsulosin (α bloker selektif) relatiflebih lama yaitu 9 – 20 jam.
Obat obat antagonis reseptor adrenergik-β, rata rata diabsorpsi dengan baik pada pemberian oral. Propranolol mengalami metabolisme first pass sehingga bioavailabilitasnya rendah. Propranolol dan Penbutolol sangat larut lemak sehingga mudah menembus sawar otak.
Obat Bbloker ini rata rata mempunyai waktu paruh 3 – 10 jam kecuali Esmolol yang cepat dihidrolisa mempunyai waktu paruh hanya 10 menit. Metabolismenya di heopar dan ekskresi melalui urin. Atenolol, Seliprolol dan Pindolol metabolismenya tidak lengkap, bahkan Nadolol diekskresi dalam bentuk utuh tidak berubah melalui urin dan waktu paruhnya paling panjang.
Farmakodinamik
Mekanisme kerja obat antagonis adrenergik adalah dengan menempati atau berikatan dengan reseptor adrenergik α dan β pada sisi yang tidak aktif sehingga tidak menimbulkan sinyal transduksi di sub reseptor.
Dengan demikian nerotransmiter endogen (epinefrin, norepinefrin) tidak bisa berikatan dengan reseptornya yang berakibat terjadinya penurunan efek nerotransmiter endogen sebagai efek farmakologi obat antagonis reseptor adrenergik.
Klasifikasi obat antagonis reseptor adrenergik berdasar pada selektivitasnya pada sub tipe reseptor adrenergik α1, α2, β1, β2.
Lihat tabel antagonis reseptor α berdasarkan selektivitas di bawah ini
| Non selektif | Selektif α1 | Selektif α2 | |
|---|---|---|---|
| Antagonis reseptor α | Fenoksibenzamin | Prazosin | Yohimbin |
| Fentolamin | Terazosin | ||
| Dexazosin | |||
| Tamsulosin | |||
| Indoramin | |||
| Bunazosin |
Lihat tabel antagonis reseptor β berdasarkan selektivitas di bawah ini.
| Non selektif (generasi 1) | Selektif β1 (generasi 2) | Non selektif (generasi 3) | Selektif β1 (generasi 3) | |
|---|---|---|---|---|
| Antagonis reseptor β | Propanolol | Asebutolol | Carteolol | Betaxolol |
| Nadolol | Atenolol | Carvediol | Celiprolol | |
| Penbutolol | Bisoprolol | Bucindolol | Nebivolol | |
| Pindolol | Esmolol | Labetalol | ||
| Timolol | Metoprolol |
Efek Farmakologi
Efek farmakologi obat antagonis reseptor adrenergik ini utamanya adalah efek di kardiovaskuler yaitu berupa hambatannya pada reseptor adrenergik α dan β yang tersebar di jantung dan pembuluh darah. Efek yang ditimbulkannya tergantung pada selektif atau tidaknya obat tersebut sub tipe reseptor.
Antagonis reseptor adrenerik-α non selektif
Fenoksibenzamin dan Fentolamin merupakan antagonis-α tidak selektif menghambat reseptor adrenergik α1 dan α2, Efek yang ditimbulkan lebih banyak akibat hambatannya pada reseptor α1 di otot polos pembuluh darah sehingga mengurangi vasokonstriksi yang ditimbulkan oleh katekolamin endogen.
Efek bloker pada reseptor α2 di presinap menyebabkan aktivitas simpatis meningkat dan menimbulkan stimulasi pada jantung yang menimbulkan takikardi. Fenoksibenzamin juga menghambat reuptake norepinefrin di ujung saraf. Efek penurunan tekanan darah tidak terlalu tinggi kecuali jika terjadi peningkatan simpatis yang cukup tinggi. Di klinik utamanya digunakan untuk mengatasi feokromositoma.
Antagonis reseptor adrenergik-α2 selektif
Prazosin bekerja secara selektif di reseptor-α1 sehingga efek dilatasi pada arteriol dan venul lebih menonjol dan relatif tidak disertai takikardi. Terazosin, Doxazosin, Tamsulosin juga merupakan α bloker yang digunakan untuk terapi hipertensi dan BPH (benign prostate hypersia) karena hambatannya pada reseptor α1 di otot polos prostat dan vesika urinaria sehingga mengurangi tonus pada BPH.
Khusus Tamsulosin mempunyai afinitas yang tinggi pada reseptor α1A dan α1D. Obat ini lebih baik dalam menghambat kontraksi otot polos prostat. Hal ini disebabkan karena reseptor adrenergik α1A merupakan sub tipe yang terbanyak di otot polos prostat.
Pada dosis kecil Tamsulosin baik digunakan untuk BPH dan hanya sedikit berpengaruh pada tekanan darah.
Antagonis reseptor adrenergik-α2 selektif
Yohimbin merupakan obat yang secara selektif menghambat reseptor adrenergik α2, dan menyebabkan peningkatan tekanan darah. Obat ini digunakan untuk terapi hipotensi ortostatik karena dapat meningkatan aktivitas simpatis melalui peningkatan sekresi norepinefrin. Selain itu digunakan untuk mengatasi gangguan ereksi pada laki-laki.
Antagonis reseptor adrenerik-β non selektif
Efek utama obat-obat ini adalah karena hambatannya pada reseptor adrenergik-β di jantung sehingga sangat bermanfaat untuk pengobatan angina pektoris dan gagal jantung kronik. Pada pasien hipertensi, pemberian β-bloker kronik akan menurunkan tekanan darah.
Mekanisme yang mendasarinya adalah pengurangan curah jantung (inotropik dan kronotropik negatif) disertai dengan pengurangan sekresi renin yang berakibat resistensi perifer menurun. Efek akut β-bloker adalah sedikit meningkatkan resistensi karena hambatannya pada reseptor-β2 di pembuluh darah.
Efek hambatan pada reseptor-β2 di saluran nafas menyebabkan bronkokonstriksi khususnya pada pasien asma bronkiale. Hal ini dapat terjadi pada pengobatan hipertensi dengan menggunakan antagonis β non selektif (propranolol, nadolol, pindolol).
Antagonis reseptor adrenergik-β1 selektif
Obat-obat antagonis reseptor adrenergik-β yang generasi ke-III menimbulkan vasodilatasi perifer karena beberapa mekanisme yaitu peningkatan produksi NO, aktivasi reseptor-β2, hambatan reseptor α1, hambatan influk kalsium, pembukaan kanal kalium dan aktivitas antioksidan.
Efek inilah yang berkontribusi sebagai antihipertensi.
Efek Samping
Efek samping utama dari obat antagonis reseptor adrenergik-α1 sebagai obat antihipertensi adalah hipotensi ortostatik. Efek samping antagonis reseptor adrenergik-β adalah bronkokonstriksi.
Daftar Pustaka
- Craig CR, Stitzel RE. 2004. Modern Pharmacology with Clinical Applications. USA: Lippincott William and Wilkins.
- Brunton L, Chabner B, Goodman LS, Knollman B. 2011. Goodman and Gilman’s Pharmacological Basis of Therapeutics. 12th edition. USA: McGraw Hill Companies.
- Katzung BG, Trevor AJ. 2015. Basic and Clinical Pharmacology 13th edition. USA: McGraw Hill Companies.
- Ritter J, Flower R, Henderson G, Rang H. 2015. Rang and Dale’s Pharmacology. 8th edition. UK: Churchill Livingstone.