Lupus

Disclaimer Medis: Informasi pada halaman ini bersifat edukatif dan tidak menggantikan saran, diagnosis, atau pengobatan dari tenaga medis profesional. Selalu konsultasikan kondisi kesehatan Anda dengan dokter atau apoteker yang kompeten.
Apa Itu Lupus?
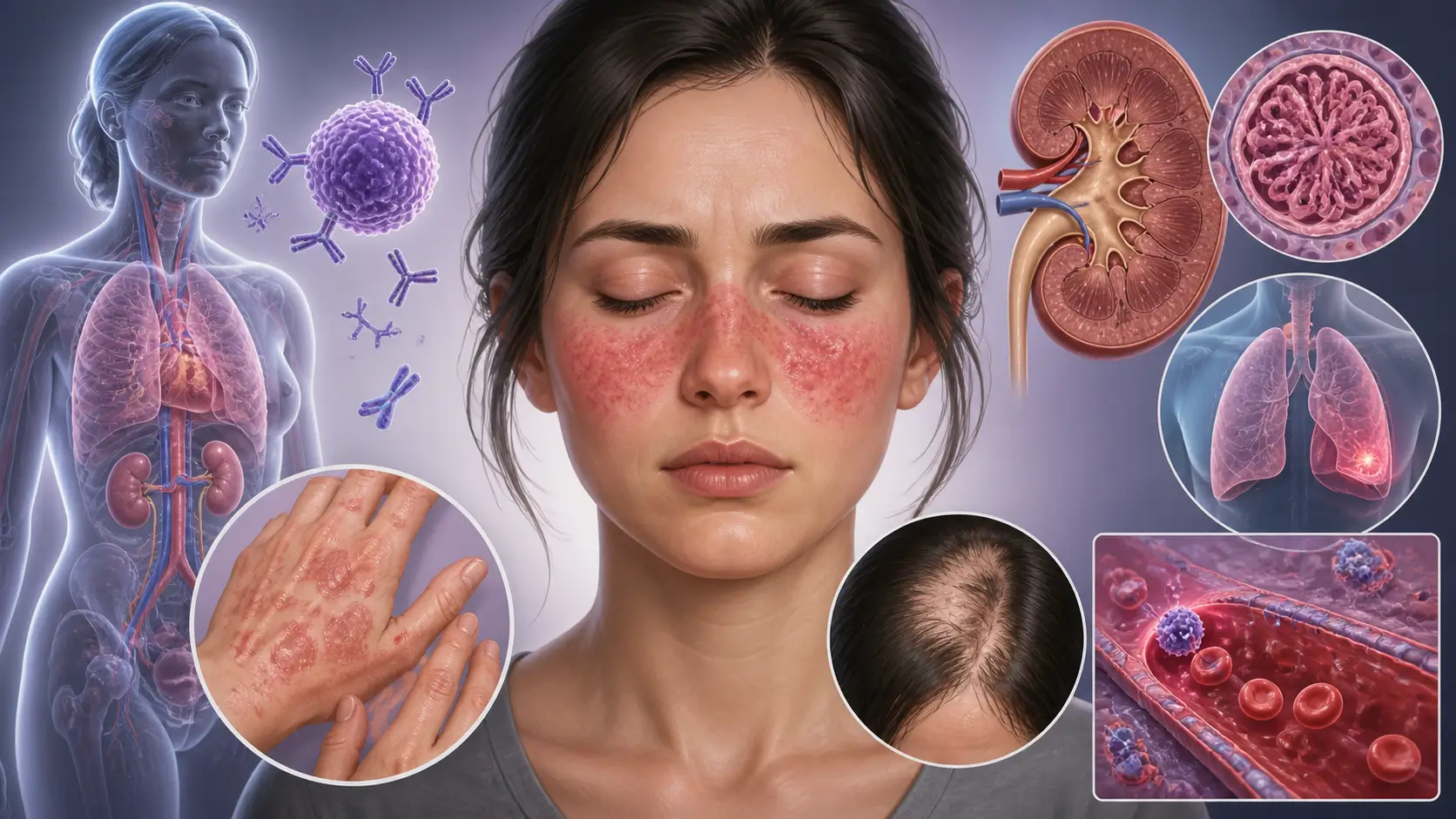
Lupus eritematosus sistemik (SLE) adalah penyakit autoimun kronis di mana sistem kekebalan tubuh yang seharusnya melindungi justru menyerang jaringan dan organ tubuh sendiri. Kondisi ini tidak memandang satu organ saja — sendi, kulit, ginjal, jantung, paru-paru, otak, dan sel darah semuanya bisa terdampak.
Normalnya, sistem imun membuat antibodi untuk melawan bakteri dan virus. Pada penderita lupus, sistem imun keliru memproduksi autoantibodi yang menarget sel-sel sehat tubuh sendiri. Reaksi ini memicu peradangan kronis yang bisa datang dan pergi (flare), lalu mereda (remisi), lalu kambuh lagi.
Nama 'lupus' berasal dari bahasa Latin yang berarti serigala — dokter abad ke-13 menggunakan istilah ini karena ruam khasnya di wajah dianggap menyerupai bekas gigitan serigala. Ruam berbentuk kupu-kupu yang melintang di hidung dan kedua pipi menjadi tanda pengenal penyakit ini, meski tidak semua penderita memilikinya.
Lupus lebih sering menyerang perempuan usia subur (15–44 tahun) dengan rasio perbandingan sekitar 9:1 dibanding laki-laki. Di Indonesia, prevalensi pastinya belum diketahui pasti, namun data Kemenkes RI menunjukkan lupus termasuk dalam 10 besar penyakit autoimun yang ditangani di rumah sakit rujukan nasional. Penyakit ini tidak menular dan tidak bisa disembuhkan sepenuhnya, tetapi sangat bisa dikelola sehingga penderita tetap bisa menjalani hidup yang produktif.
Gejala Lupus
- Rasa lelah luar biasa yang tidak membaik meski sudah cukup istirahat — ini adalah gejala yang paling sering dikeluhkan dan sering disalahartikan sebagai kelelahan biasa.
- Ruam berbentuk kupu-kupu (butterfly rash) yang muncul di kedua pipi dan batang hidung, biasanya memburuk setelah terpapar sinar matahari.
- Nyeri sendi, kekakuan, dan pembengkakan yang bisa berpindah dari satu sendi ke sendi lain, umumnya dirasakan di pagi hari.
- Fotosensitivitas atau sensitivitas berlebih terhadap sinar matahari — kulit bisa memerah, berbintik, atau teriritasi hanya dari paparan singkat.
- Rambut rontok lebih dari biasanya, kadang dalam jumlah cukup banyak hingga terlihat penipisan nyata.
- Sariawan atau luka di mulut yang tidak terasa sakit, sering ditemukan di langit-langit mulut atau bibir bagian dalam.
- Demam ringan yang berulang tanpa sebab infeksi yang jelas, biasanya di bawah 38,5°C.
- Nyeri dada saat bernapas dalam atau berbaring karena peradangan pada lapisan jantung (perikarditis) atau paru-paru (pleuritis).
- Perubahan warna jari tangan atau kaki menjadi putih atau biru saat dingin atau stres — kondisi ini dikenal sebagai fenomena Raynaud.
- Pembengkakan di kaki, pergelangan kaki, atau kelopak mata, yang bisa menjadi tanda keterlibatan ginjal (nefritis lupus).
- Sakit kepala, kebingungan, atau gangguan ingatan ringan yang muncul tanpa sebab neurologis lain yang jelas.
- Mata kering dan mulut kering yang bisa menyertai kondisi autoimun ini.
Penyebab Lupus
Lupus terjadi karena kombinasi faktor genetik, hormonal, dan lingkungan yang memicu sistem imun menyerang tubuh sendiri — belum ada satu penyebab tunggal yang bisa menjelaskannya sepenuhnya.
Faktor genetik berperan penting: individu dengan gen tertentu (seperti HLA-DR2, HLA-DR3) lebih rentan mengembangkan lupus, meski memiliki gen tersebut bukan berarti pasti terkena. Jika ada anggota keluarga tingkat pertama dengan lupus, risikonya meningkat.
Ketidakseimbangan hormon, khususnya estrogen, diduga menjadi alasan mengapa perempuan jauh lebih sering terkena lupus dibanding laki-laki. Kondisi sering pertama kali muncul atau memburuk saat hamil, setelah melahirkan, atau di sekitar siklus menstruasi.
Pemicu lingkungan dapat memicu flare pada orang yang sudah rentan secara genetik: sinar ultraviolet dari matahari adalah pemicu paling umum dan konsisten, diikuti oleh infeksi virus tertentu (terutama virus Epstein-Barr), paparan bahan kimia, dan merokok.
Beberapa obat-obatan tertentu dapat memicu kondisi yang disebut drug-induced lupus (lupus akibat obat), termasuk hidralazin, prokainamid, dan isoniazid. Kondisi ini umumnya membaik setelah obat dihentikan.
Stres fisik maupun psikologis yang berat sering dilaporkan sebagai pemicu episode kambuh (flare), meski mekanisme pastinya masih diteliti.
Faktor Risiko
- Jenis kelamin perempuan merupakan faktor risiko terbesar — sekitar 90% penderita lupus adalah perempuan, kemungkinan besar karena peran hormon estrogen.
- Usia antara 15 hingga 44 tahun (usia subur) adalah rentang di mana lupus paling sering terdiagnosis untuk pertama kalinya.
- Riwayat keluarga dengan lupus atau penyakit autoimun lain (seperti rheumatoid arthritis, sindrom Sjögren) meningkatkan risiko secara bermakna.
- Ras dan etnis tertentu menunjukkan risiko lebih tinggi: orang keturunan Afrika, Asia, Hispanik, dan penduduk asli Amerika lebih rentan dibanding orang keturunan Eropa, dan sering mengalami bentuk yang lebih berat.
- Paparan sinar matahari berulang tanpa perlindungan, terutama sinar ultraviolet B, dapat memicu dan memperburuk penyakit.
- Merokok dikaitkan dengan risiko lebih tinggi terkena lupus sekaligus mempersulit pengobatan.
- Infeksi virus Epstein-Barr (penyebab mononukleosis) di masa lalu dikaitkan dengan peningkatan risiko lupus di kemudian hari.
- Penggunaan obat-obatan tertentu dalam jangka panjang, seperti beberapa obat tekanan darah dan obat jantung, dapat memicu drug-induced lupus pada sebagian orang.
Komplikasi yang Perlu Diwaspadai
Nefritis lupus — radang ginjal akibat lupus — adalah komplikasi paling serius dan terjadi pada sekitar 50% penderita. Jika tidak terkontrol, bisa berujung pada gagal ginjal kronis yang memerlukan dialisis atau transplantasi.
Komplikasi kardiovaskular jauh lebih sering pada penderita lupus dibanding populasi umum, termasuk radang lapisan jantung (perikarditis), pembesaran jantung, dan risiko serangan jantung yang meningkat dua hingga delapan kali lipat.
Lupus neuropsikiatri dapat muncul sebagai stroke, kejang, halusinasi, depresi berat, atau gangguan kognitif — kondisi ini menyulitkan diagnosis karena gejalanya beragam.
Anemia hemolitik autoimun (sel darah merah dihancurkan oleh sistem imun sendiri) dan trombositopenia (kekurangan trombosit) dapat menyebabkan pendarahan atau kelelahan berat.
Komplikasi kehamilan termasuk keguguran berulang, preeklamsia berat, dan kelahiran prematur — sehingga kehamilan pada penderita lupus harus direncanakan dan dipantau secara ketat oleh dokter spesialis.
Sindrom antifosfolipid, yang sering menyertai lupus, meningkatkan risiko pembekuan darah di vena dan arteri (trombosis) secara signifikan.
Infeksi berulang karena sistem imun yang terganggu, diperparah oleh penggunaan obat imunosupresan jangka panjang.
Osteoporosis dapat terjadi akibat penggunaan kortikosteroid dosis tinggi dalam waktu lama dan berkurangnya aktivitas fisik karena nyeri sendi.
Kapan Harus ke Dokter?
- Segera ke IGD jika mengalami nyeri dada mendadak atau sesak napas berat yang tidak membaik — ini bisa menandakan komplikasi jantung atau paru-paru yang mengancam jiwa.
- Pergi ke dokter segera jika muncul ruam baru yang menyebar cepat, terutama setelah terpapar sinar matahari, disertai demam.
- Konsultasi ke dokter jika mengalami pembengkakan tiba-tiba di kaki, pergelangan kaki, atau wajah — bisa menjadi tanda keterlibatan ginjal yang perlu dievaluasi segera.
- Jangan tunda ke dokter jika air kencing berubah warna menjadi kecokelatan, berbusa, atau jumlahnya drastis berkurang — ini adalah tanda peringatan nefritis lupus.
- Temui dokter jika mengalami sakit kepala berat yang tidak biasa, kebingungan mendadak, atau gangguan penglihatan — gejala ini bisa mengarah ke komplikasi neurologis atau vaskular.
- Perempuan penderita lupus yang berencana hamil wajib berkonsultasi dulu dengan dokter spesialis reumatologi dan kandungan sebelum program kehamilan, bukan setelah positif hamil.
- Bila gejala flare (kambuh) terasa lebih berat dari biasanya atau obat rutin tidak lagi terasa efektif, segera hubungi dokter yang merawat tanpa menunggu jadwal kontrol berikutnya.
Cara Mengobati Lupus
🏠 Perawatan di Rumah
- Hindari paparan sinar matahari langsung, terutama antara pukul 10.00–16.00; gunakan tabir surya SPF 50+ setiap hari bahkan di hari mendung, dan kenakan pakaian lengan panjang serta topi bertepi lebar saat keluar rumah.
- Jaga jadwal tidur yang teratur dan cukup — kelelahan adalah musuh utama penderita lupus, dan tidur 7–9 jam semalam bukan kemewahan melainkan bagian dari pengelolaan penyakit.
- Lakukan olahraga ringan hingga sedang secara teratur seperti berjalan kaki, renang, atau yoga; olahraga terbukti mengurangi kelelahan dan menjaga kesehatan sendi tanpa membebani tubuh secara berlebihan.
- Kelola stres secara aktif melalui teknik relaksasi seperti meditasi, pernapasan dalam, atau journaling — stres adalah pemicu flare yang nyata, bukan faktor yang bisa diabaikan.
- Ikuti jadwal minum obat dengan disiplin, bahkan saat merasa baik-baik saja; menghentikan obat sendiri tanpa arahan dokter adalah salah satu penyebab kambuhnya gejala.
- Konsumsi makanan bergizi seimbang dengan perbanyak buah, sayur, dan ikan berlemak (sumber omega-3); batasi makanan ultraproses, gula tambahan, dan garam berlebih untuk menjaga kesehatan ginjal dan jantung.
- Pantau gejala harian dengan catatan sederhana — catat kapan gejala memburuk, apa yang mendahuluinya, dan perubahan apa yang terjadi; catatan ini sangat membantu dokter saat evaluasi.
- Bangun jaringan dukungan dari keluarga atau komunitas penderita lupus; di Indonesia tersedia Yayasan Lupus Indonesia (YLI) yang menyediakan informasi dan dukungan sesama penderita.
💊 Pengobatan Medis
- Penanganan lupus bersifat individual — tidak ada satu protokol yang berlaku untuk semua orang, karena tingkat keparahan dan organ yang terlibat sangat bervariasi. Selalu ikuti rekomendasi dokter spesialis reumatologi yang merawat.
- Obat antimalaria, khususnya hidroksiklorokuin (HCQ), adalah tulang punggung pengobatan hampir semua penderita lupus. Obat ini mengurangi frekuensi flare, melindungi ginjal dan jantung, dan terbukti memperpanjang kelangsungan hidup. Penggunaannya jangka panjang dan harus dipantau secara berkala.
- Obat antiinflamasi nonsteroid (OAINS) digunakan untuk mengatasi nyeri sendi dan demam ringan pada saat gejala datang. Penggunaannya perlu hati-hati pada penderita dengan gangguan ginjal.
- Kortikosteroid (seperti prednison atau metilprednisolon) sangat efektif untuk menekan peradangan akut, tetapi penggunaan jangka panjang dosis tinggi membawa risiko efek samping serius seperti osteoporosis, diabetes steroid, dan infeksi.
- Obat imunosupresan seperti azatioprin, mikofenolat mofetil, dan siklofosfamid digunakan pada kasus yang melibatkan organ vital (ginjal, sistem saraf pusat, jantung) untuk menekan respons imun yang merusak.
- Terapi biologis, termasuk belimumab (Benlysta) yang merupakan obat biologis pertama yang disetujui khusus untuk lupus, tersedia untuk kasus yang tidak cukup terkontrol dengan terapi konvensional.
- Pemantauan rutin melalui pemeriksaan darah, urin, dan fungsi organ dilakukan secara berkala untuk mendeteksi komplikasi lebih awal dan menyesuaikan dosis obat sesuai kondisi terkini.
Pencegahan Lupus
- Tidak ada cara pasti untuk mencegah lupus pada orang yang belum terkena, karena penyakit ini melibatkan faktor genetik yang tidak bisa diubah. Fokus pencegahan terutama ditujukan untuk mencegah kekambuhan (flare) pada penderita yang sudah terdiagnosis.
- Gunakan tabir surya setiap hari tanpa kecuali dan hindari paparan sinar matahari di jam puncak UV — ini adalah langkah pencegahan flare yang paling efektif dan berbasis bukti kuat.
- Jangan merokok: merokok tidak hanya meningkatkan risiko terkena lupus, tetapi juga memperburuk respons terhadap obat, khususnya hidroksiklorokuin.
- Kelola stres secara terstruktur — baik melalui olahraga rutin, tidur cukup, maupun dukungan psikologis profesional jika diperlukan.
- Lakukan pemeriksaan kesehatan rutin jika memiliki riwayat keluarga dengan lupus atau penyakit autoimun lain, agar kondisi dapat terdeteksi lebih awal jika muncul.
- Untuk perempuan usia subur dengan lupus, rencanakan kehamilan bersama dokter spesialis — kondisi lupus yang terkontrol baik selama minimal 6 bulan sebelum hamil sangat mengurangi risiko komplikasi pada ibu dan janin.
- Hindari penggunaan obat-obatan tanpa resep dokter, terutama yang termasuk daftar pemicu drug-induced lupus; selalu informasikan riwayat lupus kepada setiap dokter atau tenaga kesehatan yang merawat.
Pertanyaan Umum tentang Lupus
Lupus adalah penyakit autoimun kronis. Artinya, sistem imun tubuh salah sasaran—alih-alih melawan kuman, ia justru menyerang jaringan sehat sendiri dan memicu peradangan di berbagai organ.
Gejalanya cukup beragam: kelelahan yang dalam, nyeri atau bengkak di sendi, ruam merah di pipi dan hidung (khas berbentuk kupu-kupu), demam, hingga rambut rontok. Tidak semua penderita mengalami gejala yang sama.
Sampai sekarang belum ada obat yang bisa menyembuhkan lupus sepenuhnya. Tapi gejalanya bisa ditekan—banyak penderita yang berhasil menjalani hidup normal dengan pengobatan yang tepat dan penyesuaian gaya hidup.
Belum ada jawaban pasti. Para ahli menduga kombinasi antara kerentanan genetik, pengaruh hormon (terutama estrogen), dan paparan faktor lingkungan tertentu—seperti infeksi atau sinar UV—yang memicu penyakit ini.
Bisa, tergantung organ mana yang terlibat. Jika menyerang ginjal, jantung, atau otak, dampaknya bisa serius. Tapi dengan diagnosis dini dan pengobatan yang konsisten, risiko komplikasi berat bisa ditekan.
Tidak. Lupus bukan penyakit infeksi, jadi tidak bisa menular—baik melalui sentuhan, udara, maupun kontak fisik lainnya.
Sembilan dari sepuluh penderita lupus adalah perempuan, dan sebagian besar didiagnosis di usia 15–44 tahun. Meski bisa terjadi pada siapa saja, kelompok inilah yang paling rentan.
Tidak ada satu tes tunggal untuk lupus. Dokter biasanya menggabungkan pemeriksaan fisik, riwayat gejala, tes darah (termasuk ANA), dan tes urin sebelum menetapkan diagnosis.
Bisa. Lupus memang penyakit jangka panjang, tapi banyak penderita yang tetap aktif bekerja dan beraktivitas seperti biasa—asalkan rutin kontrol dan tidak mengabaikan tanda-tanda kambuh.
Sinar matahari adalah pemicu utama yang perlu dihindari—bahkan paparan singkat bisa memicu flare. Selain itu, stres yang tidak terkelola dan beberapa jenis makanan proinflamasi juga bisa memperburuk kondisi.
Referensi
- Kemenkes RI. Pedoman Nasional Pelayanan Kedokteran Lupus Eritematosus Sistemik. 2019. Tersedia di: https://yankes.kemkes.go.id
- Perhimpunan Reumatologi Indonesia (IRA). Rekomendasi IRA untuk Diagnosis dan Pengelolaan Lupus Eritematosus Sistemik. 2021.
- WHO. Systemic lupus erythematosus (SLE). Tersedia di: https://www.who.int/news-room/fact-sheets/detail/lupus
- Aringer M, et al. 2019 European League Against Rheumatism/American College of Rheumatology Classification Criteria for Systemic Lupus Erythematosus. Arthritis Rheumatol. 2019;71(9):1400-1412. Tersedia di: https://pubmed.ncbi.nlm.nih.gov/31385462
- Mayo Clinic. Lupus. Tersedia di: https://www.mayoclinic.org/diseases-conditions/lupus/symptoms-causes/syc-20365789
- MedlinePlus. Systemic Lupus Erythematosus. Tersedia di: https://medlineplus.gov/lupus.html
- Yayasan Lupus Indonesia. Mengenal Lupus. Tersedia di: https://yayasanlupusindonesia.org
- Fanouriakis A, et al. 2019 update of the EULAR recommendations for the management of systemic lupus erythematosus. Ann Rheum Dis. 2019;78(6):736-745. Tersedia di: https://pubmed.ncbi.nlm.nih.gov/30926722